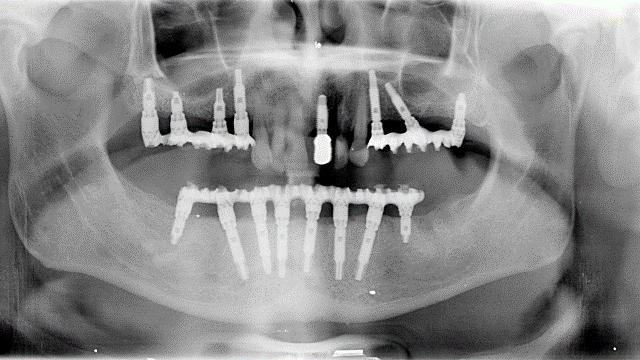
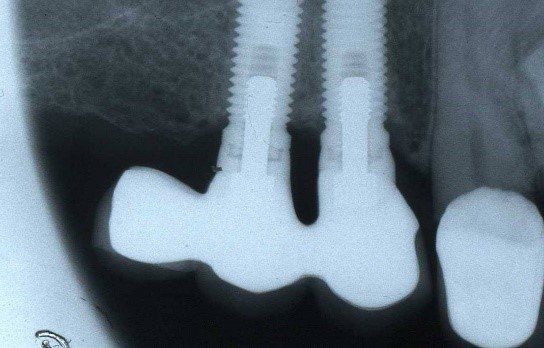
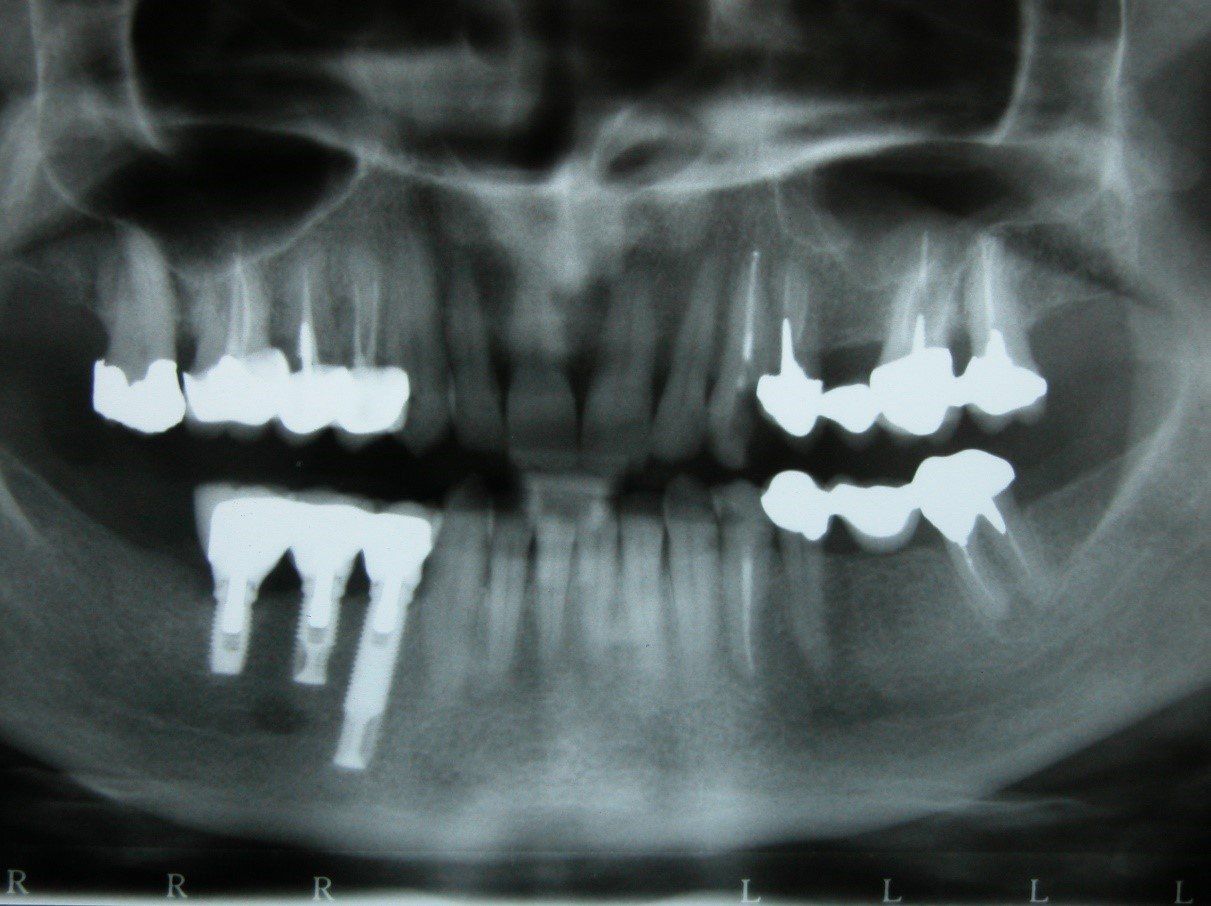
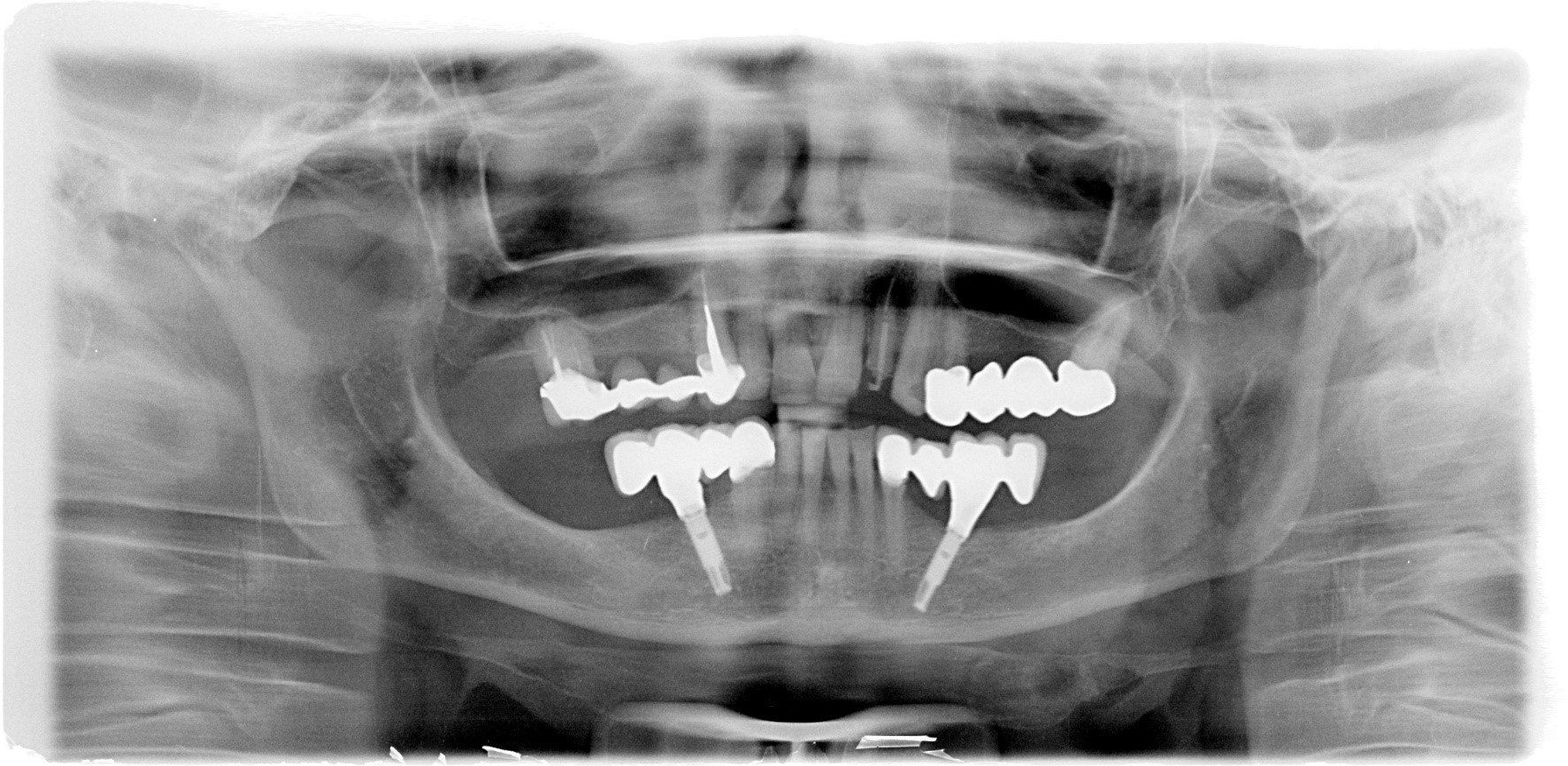
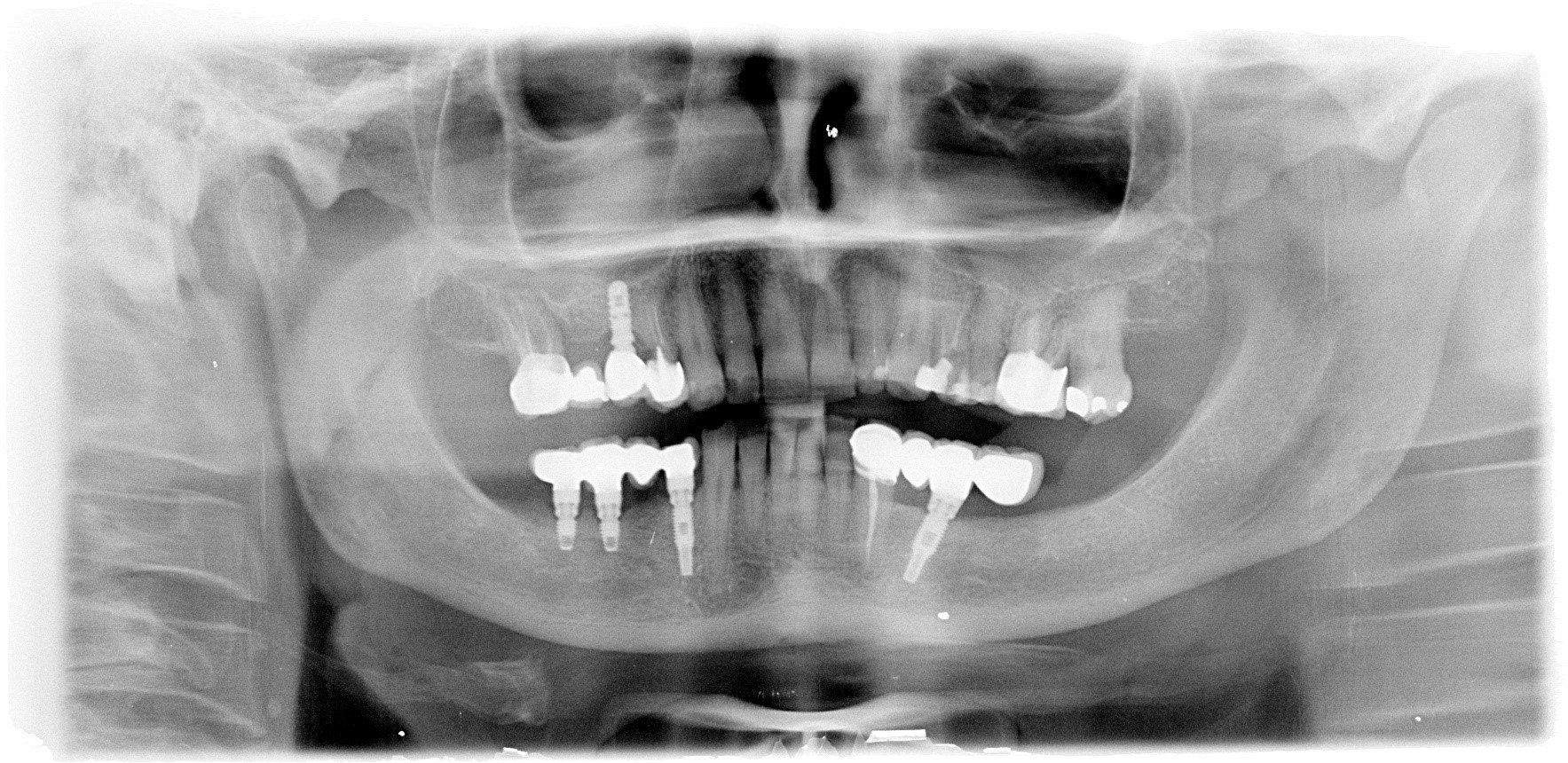
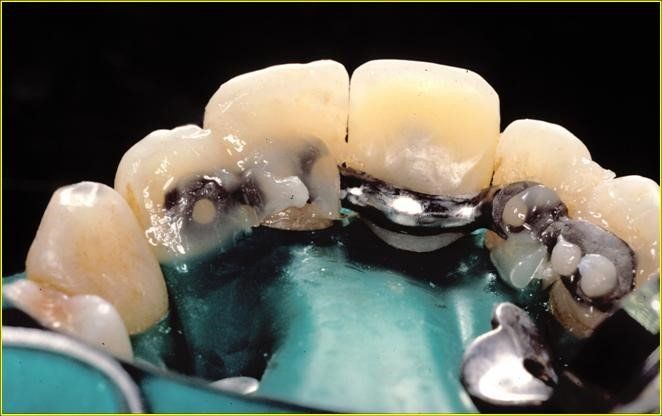
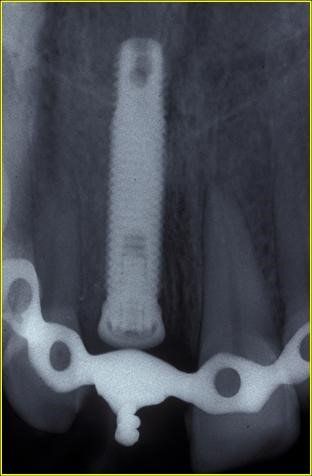
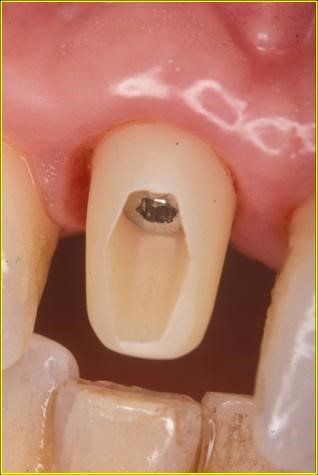
Edentulia
Edentulia completa
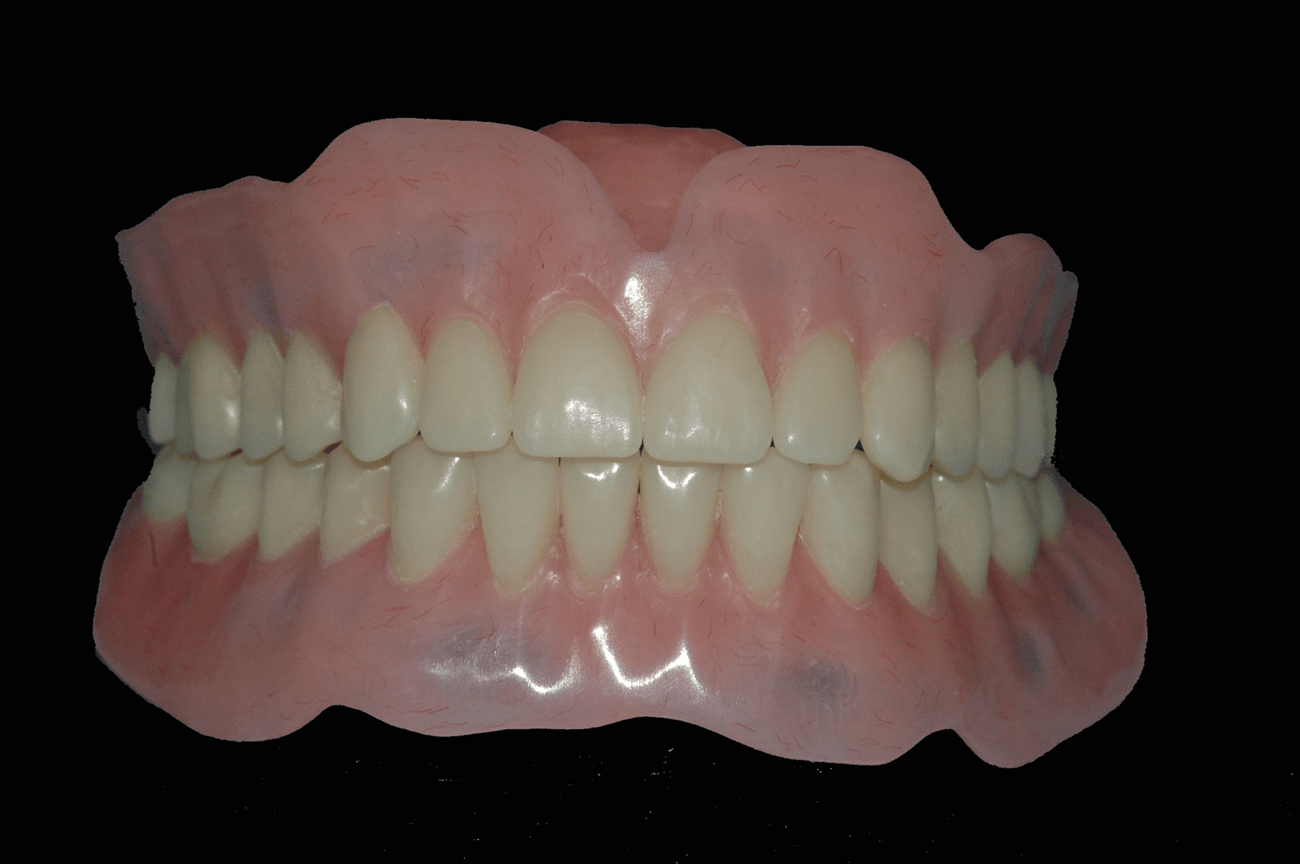
Protesi mobile completa superiore ed inferiore
Una protesi mobile totale infatti costituisce spesso un passaggio obbligato nel piano di trattamento di un paziente che ha perduto od andrà incontro alla perdita di tutti i suoi denti. Spesso riceviamo pazienti che da molti anni sono portatori di una protesi mobile che ci chiedono di ricevere un trattamento che consenta loro di avere dei denti fissi. Altre volte riceviamo pazienti che mantengono ancora alcuni denti ma cosi compromessi che non possono essere utilizzati per un progetto di recupero affidabile e che dovranno essere tutti estratti in un prossimo futuro. In queste circostanze saremo noi a costruire una protesi totale completa prima di procedere all’estrazione degli elementi dentali residui ottendo comunque dei buoni risultati estetici e funzionali.
Arcata superiore destinata all’estrazione di tutti gli elemti dentali residui.
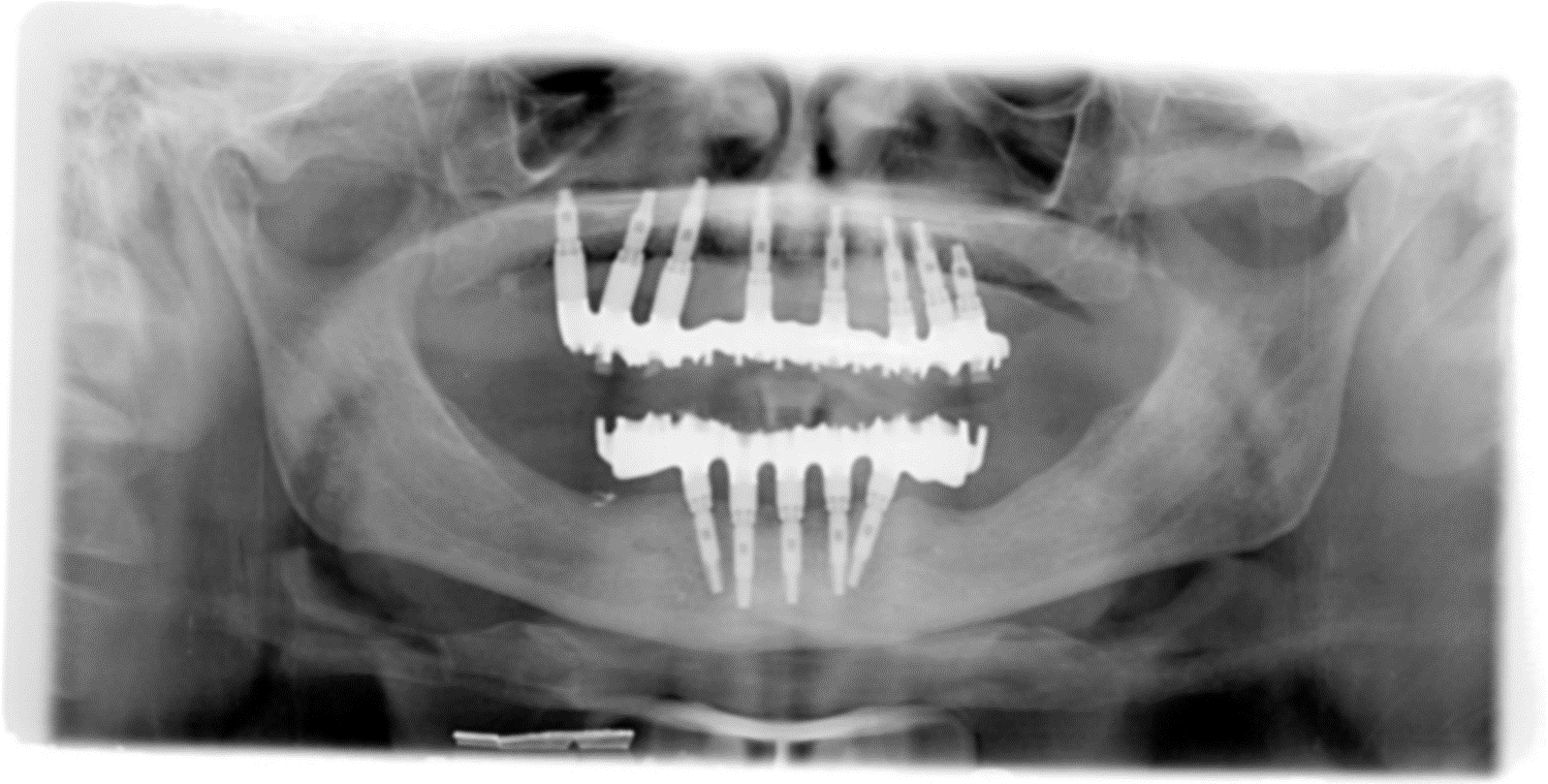
L'implantologia diventa quindi in questo ambito riabilitativo l'alternativa per eccellenza, in quanto permette il ripristino totale della funzione masticatoria con denti fissi. Tale protesi completa con impianti, è conosciuta come "Toronto Branemark Bridge" e prevede secondo il protocollo svedese originale, l'inserimento di un numero adeguato di impianti nelle arcate ed in posizioni idonee tali da sostenere meccanicamente la successiva protesi fissa ed il relativo carico masticatorio (almeno 6 nell’arcata superiore e 5 nell'inferiore). Relativamente al numero di impianti che sono necessari per soddisfare le condizioni meccaniche utili ad applicare su di essi una protesi fissa, negli ultimi anni è venuta a mancare la consueta chiarezza. Come detto poco sopra il protocollo svedese originale recita testualmente:
nell’arcata superiore “almeno sei impianti nell’area della premaxilla, ovvero l’area ossea compresa tra i seni mascellari da entrambi i lati”
nell’arcata inferiore “cinque impianti nella regione del mento, entro i limiti anatomici determinati dal nervo mentoniero”.
Queste sono le indicazioni vorremo dire “archetipiche” che tutti gli operatori della prima ora hanno sempre seguito mantenendo il loro risultati costantemente nell’ambito delle percentuali di successo altissime proprie della disciplina, vale a dire il 99% per la Toronto Bridge del superiore e il 95% per la Toronto Bridge del superiore ad oltre venticinque dal trattamento. Quale sia il distretto anatomico da riabilitare superiore o inferiore infatti, l'elemento comune sono le altissime percentuali di successo proprie di questo trattamento, relativamente al risultato clinico ed al recupero psicofisico che ne consegue.
Tuttavia circa quindici anni fa ad opera di un gruppo di professionisti Portoghesi, diretti dal dottor Paul Malò, venne proposta una riduzione del numero di impianti rispetto al protocollo originale con la supposta intenzione di semplificare il trattamento stesso. Prese cosi vita il concetto “All On Four” che limitava l’inserimento a quattro impianti sia nel mascellare superiore che inferiore per una riabilitazione protesica fissa tipo “Toronto Bridge”. (6)
In realtà molti anni prima, circa venticinque anni fa, Branemark assieme ad altri ricercatori di primissimo piano, dimostrò effettivamente la possibilità di limitare a quattro il numero di impianti da inserire in entrambe le arcate per la soluzione dell’edentulia completa.(7) La grande differenza tra l’enunciato di Branemark e le proposte del gruppo “Malò” risiedono nel fatto che in questo studio Svedese era consentita la riduzione di numero degli impianti ma solo nel caso che le quantità ossee fossero ridotte e che pertanto non sia possibile inserire un numero di impianti superiore, ma se al contrario, i volumi ossei residui lo consentono, il numero di impianti da inserire deve rimaneva quello del paradigma classico ovvero cinque inferiori e almeno sei superiori.
Numerose sono pertanto le combinazioni terapeutiche le quali conseguono interamente dalle caratteristiche anatomiche dei mascellari superiore ed inferiore relativamente alla disponibilità dei volumi ossei residui ed alla loro forma geometrica.
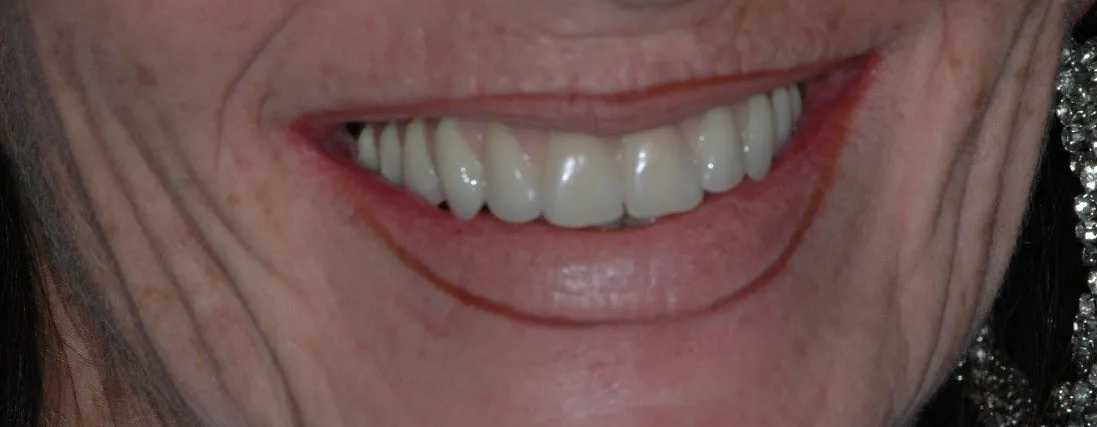
Il sorriso di un Toronto Bridge (6)
La Propriocettività è un termine proposto con successo da Sir Charles Scott Sherrington (27 November 1857 – 4 March 1952) un eminente neurofisiologo inglese del secolo scorso che nel 1932 fu insignito del premio Nobel per I suoi studi sui neuroni. Egli definì la Propriocettività come la capacità di riconoscere la posizione del corpo e dei suoi arti nello spazio a seguito di una contrazione muscolare, senza il supporto della vista.
Come è intuitivo la perdita di tutti i denti pur potendo colpire pazienti molto giovani, tra i trenta ed i cinquanta anni di vita, si concentra prevalentemente nella quinta, sesta e settima decade di vita dove più alta è sentita l’esigenza di una”buona quaità di vita”
Al riguardo non esiste fortunatamente un limite di età per ricevere un trattamento implantare destinato a ricevere una protesi fissa tipo Toronto Bridge. Numerosi studi della scuola svedese hanno confermato la possibilità di avere risultati eccellenti in pazienti edentuli, uomini e donne, che abbiano superato gli ottanta anni, corrispondenti a quelli ottenibili in pazienti più giovani.
Il trattamento di cui ci occupiamo non ha controindicazioni. Può essere infatti eseguito su ogni persona abbia necessità di riceverlo. Solo infarti miocardici recenti (entro sei mesi) e malattie del sangue che alterino il sistema emocoagulativo, costituisco controindicazioni assolute. Pazienti ipertesi, diabetici e con altre malattie sistemiche possono essre trattati purchè i pazienti vengano opportunamente indagati prima di procedure al trattamento grazie a consulti con gli altri medici specialistici che li stiano seguendo. Grazie ad una attenta peliminare valutazione clinica anche pazienti sottoposti a trattamenti chemioterapici che in passato venivano esclusi dal trattamento implantare oggi posono essere trattati con successo. Buona norma anche in pazienti completamente sani è comunque quella di assisterli durante la fase chirurgica da un Anestesista che oltre a controllare la normale ansia assicura un controllo costante dei parametri biomedici essenziali quali pressione e concentrazione arteriosa dell’ossigeno.
"il ballo"
La fase chirurgica
La chirurgia dell’edentulia completa è uno dei momenti più consolidatimdell’intero trattamento. La modalità classica prevede un accesso diretto sotto il controllo visivo dell’operatore dei limiti anatomici nervosi, vascolari compresi i confini dei seni mascellari e delle cavità nasali nel mascellare superiore. Per questo motivo sia nella chirurgia del mscellare superiore che della mandibola sono necessari lembi di accesso cossidetti “a pieno spessore” e sopratutto ampi. Negli anni recenti sono state proposte tecniche di accesso chirurgico senza apertura di lembi con inserimento diretto degli impianti attraverso piccoli fori praticati nella gengiva. Attualmente la maggioranza degli operatori continua a seguire il metodo classico perchè consente una visione diretta e pertanto più sicura dell’area chirurgica da trattare.L’approccio classico al trattamento chirurgico dell’edentulia complete superiore ed inferiore corrisponede al cosidetto ”Two Steps” ovvero un trattamento in due fasi. Nella prima si procede all’inserimento degli impianti e solo dopo alcuni mesi, classicamente sei nel mascellare superiore e quattro nel mascellare inferiore si procede all’applicazione delle protesi dentarie.Per un operatore esperto la fase chirurgica che si conclude con l’inserimento degli impianti richiede circa quaranta/cinquanta minuti. La relativa sutura necessita di ulteriori dieci/quindici minuti.
Il carico “immediato”
Da molti anni si sono affermate tuttavia modalità diverse che prevedono immediatamete dopo l’inserimento degli impianti, l’immediata applicazione delle protesi dentarie ovviamente fisse, cosiddetto appunto “carico immediato”.
La storia del carico immediato risale a molti anni indietro ed è parallela al percorso dell’intera implantologia per il comprensibile desiderio di recuperare quanto più rapidamente I valori masticatori ed estetici. Attualmente è una pratica molto diffusa e certamente affidabile nelle mani di operatori esperti. E’ tutavia fondamentale per comprendere l’esatta natura del “carico immediate” sapere che il parametro essenziale che consente di applicare i denti immediatamente dopo l’inserimento degli impianti è rapresentato dalla QUALITA’ OSSEA. Questa può essere molto buona ovvero esprimere una DENSITA’ ELEVATA (cosidetto “osso denso”) grazie alla quale il chirurgo può ottenere facilmente una ALTA STABILITA’ MECCANICA degli impianti inseriti che a sua volta consente l’applicazione immediata dei denti. Oppure la qualità ossea può essere modesta, espressione di una DENSITA’ BASSA (cosidetto “osso soffice”) il che può rendere difficile l’ottenimento di una sicura stabilità meccanica e che rende pertanto opportuno attendere alcuni mesi grazie ai quali si otterrà un miglioramento della stabilità implantare, prima di applicare I denti.
Il concetto di DENSITA’ OSSEA in implantologia è fondamentale. Una classificazione proposta nel 1982 da Lekholm e Zarb individua quattro classi di densità ossea ai fini implantari. Dalla prima classe con densità elevata passando dalla seconda e dalla terza con densità sempre minore si giunge alla quarta classe con densità molto bassa.
La Qualità Ossea secondo Lekholm e Zarb, 1982
E’ intuitivo che la stabilità implantare iniziale, (Cosidetta STABILITA’ PRIMARIA) di fatto un fenomeno esclusivamente meccanico dipendente dalla sola esperienza del chirurgo sia più facilmente ottenibile in un osso ad alta densità mentre viceversa risulta più difficile ottenere una eccellente stabilità iniziale in osso a bassa densità. Deve essere ribadito che con il trascorrere del tempo nuovo osso si formerà attorno alle spire dell’impianto in Titanio grazie allo straordinaro fenomeno biologico dell’osteointegrazione fornendo una definitiva, migliore e sicura STABILITA SECONDARIA’.
Poichè non esiste nessun esame radiologico o di altro genere che permetta prima dell’intervento di conoscere le caratteristiche di densità ossea del distretto che deve essere trattato, la decisione di applicare immediatamente i denti dopo l’inserimento degli impianti è una decisione che il chirurgo deve assumersi sotto la propria responsabilità solo dopo essersi accertato che la stabilità implantare ottenuta sia cosi alta da consentire un carico masticatorio immediato
Questo a sua volta significa ovviamente che il cosiddetto carico immediato non può essere garantito prima dell’intervento in quanto non essendo possibile conoscere i valori di stabilità implantare che si otterranno, non è possibile prevedere la loro conseguente effetiva competenza meccanica nel sostenere immediatamente i carichi masticatori che possono giungere e superare in area molare il valore di 40 chilogrammi su centimetro quadrato.
La prima vera indagine statistica relative alla possibilità di eseguire un carico immediato con elevati standard qualitativi è del 2006. Più di quindici anni fa i dati scientifici ritenevano possibile il carico immediato ma ne raccomandavano un approccio molto prudente.(15)
"Sebbene sia possibile caricare con successo gli impianti orali immediatamente dopo il loro posizionamento in mandibole di adeguata densità ossea e altezza di pazienti accuratamente selezionati, non è ancora noto quanto sia prevedibile questo approccio".
“While it is possible to successfully load oral implants immediately after their placement in mandibles of adequate bone density and height of carefully selected patients, it is yet unknown how predictable this approach is.”
L’anno successive, nel 2007, basandosi su di un ulteriore numero di dati i Ricercatori della Cochrane Library, il più accreditato centro mondiale di studi statistici per la medicina produsse un secondo articolo (16)nel quale si confermava la possibilità dei seguire un carico immediate ma si sottolineava decisamente l’importanza dell’esperienza dell’operatore giungendo ad affermare che non tutti I medici sono in grado di eseguirlo e che un requisito essenziale è la più alta stabilità meccanica iniziale
“È possibile caricare con successo gli impianti dentali immediatamente o subito dopo il loro posizionamento in pazienti selezionati. Sebbene non tutti i medici possano essere in grado di ottenere risultati ottimali caricando immediatamente l'impianto. Un alto grado di stabilità primaria dell'impianto (alto valore di coppia di inserzione) sembra essere uno dei prerequisiti per una procedura di successo.
Sono necessari più studi clinici randomizzati ".
“It is possible to successfully load dental implants immediately or early after their placement in selected patients. Though not all clinicians may be able to achieve optimal results when loading the implant immediately. A high degree of primary implant stability (high value of insertion torque) seems to be one of the prerequisites for a successful procedure.
More randomized clinical trials are needed.”
Due anni dopo, nel 2009, gli stessi Autori pubblicano un terzo articolo (17). In questo oltre a confermare le precedenti raccomandazioni si sottolineava che il carico immediato ha percentuali di fallimento maggiori del carico classico eseguito dopo alcuni mesi (Two Steps) e che se si è deciso di farlo è necesario eseguirlo nel tempo più breve possibile
“È possibile caricare con successo gli impianti dentali immediatamente o subito dopo il loro posizionamento in pazienti selezionati, sebbene non tutti i medici possano ottenere risultati ottimali. Non è chiaro se sia utile evitare i contatti occlusali durante la fase di osteointegrazione. Le tendenze suggeriscono che gli impianti caricati immediatamente falliscono più spesso di quelli caricati convenzionalmente, ma meno comunemente di quelli caricati precocemente. Se un medico desidera caricare gli impianti in anticipo, potrebbe essere più saggio caricarli immediatamente (entro 1 settimana) piuttosto che aspettare 1 o 2 mesi. Un alto grado di stabilità primaria dell'impianto (alto valore di coppia di inserzione) sembra essere uno dei prerequisiti per una procedura di carico immediato / precoce di successo. Sono necessari RCT più ben progettati "
“It is possible to successfully load dental implants immediately or early after their placement in selected patients, though not all clinicians may achieve optimal results. It is unclear whether it is beneficial to avoid occlusal contacts during the osseointegration phase. Trends suggest that immediately loaded implants fail more often than those conventionally loaded, but less commonly than those loaded early. If a clinician wishes to load the implants early, it might be wiser to load them immediately (within 1 week) rather than waiting for 1 or 2 months. A high degree of primary implant stability (high value of insertion torque) seems to be one of the prerequisites for a successful immediate/early loading procedure. More well designed RCTs are needed”
L’ultima recensione statistica della Cochrane Library a firma di Esposito un medico svedese di origini napoletane, è del 2013. (18) In questa pur ribadendo un mai sufficientemente ascoltato invito alla prudenza, si afferma un dato importante, ovvero che non sembrano esserci differenze di risultato con defferenti tempi di carico. L’elemento determinante a tal fine è un valore di stabilità implantare iniziale molto alto-
“Nel complesso non c'erano prove convincenti di una differenza clinicamente importante nel fallimento della protesi, nel fallimento dell'impianto o nella perdita ossea associata a diversi tempi di carico degli impianti. La qualità dell'evidenza è valutata come molto bassa a causa del rischio elevato e poco chiaro di bias degli studi primari e vi sono alcune prove di segnalazione di bias, quindi i medici dovrebbero trattare questi risultati con cautela. Un valore elevato di torque di inserimento (almeno 35 Ncm) sembra essere uno dei prerequisiti per una procedura di caricamento immediato / precoce di successo. Sono necessari RCT più ben progettati
“Overall there was no convincing evidence of a clinically important difference in prosthesis failure, implant failure, or bone loss associated with different loading times of implants. The quality of the evidence is assessed as very low due to high and unclear risk of bias of primary studies and there is some evidence of reporting bias so clinicians should treat these findings with caution. A high value of insertion torque (at least 35 Ncm) seems to be one of the prerequisites for a successful immediate/early loading procedure. More well‐designed RCTs are needed”
La fase Protesica
La fase protesica prevede generalmente la costruzione di un provvisorio in resina a cui fa seguito la costruzione di un manufatto definitivo, il Toronto Bridge vero e proprio. Il primo dispositivo protesico che viene allestito è costruito generalmente nel giro di poche ore e puo far seguito all’inserimento dell’impianti secondo i concetti di carico immediato oppure può essere allestito dopo i mesi di attesa decisi dal chirurgo per l’affermarsi dei processi biologici di nuova formazione ossea. In entrambi i casi questo tipo di ponte così come il successivo definitivo viene avvitato su di un dispositivo cilindrico in titanio che attraversa la gengiva andando sua volta ad avvitarsi all’ìmpianto , cosidetto abutment protesico. Quando il terapeuta decide che le condizioni biologiche e meccaniche sono ormai mature per la costruzione del ponte finale vengono prese le impronte sugli abutment che si interpongono definitivamente tra impianto e ponte protesico (Toronto Bridge). Successivamente, dopo circa una settimana, verranno raccolte le dimensioni geometriche che il ponte dovrà avere rispetto all’arcata antagonista superiore od inferiore a seconda dei casi, o relative ad entrambe le arcate nel caso si stiano trattando contemporaneamente. Dopo pochi giorni sarà il momento di una prova estetiva e funzionale con dei denti appoggiaggiati a supporti in cera. Nel successivo terzo incontro sarà quindi la volta della struttura in titanio che costituisce la parte meccanica e più preziosa dell’intero manufatto.
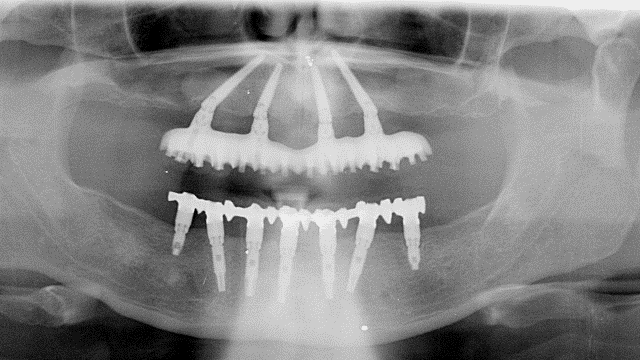
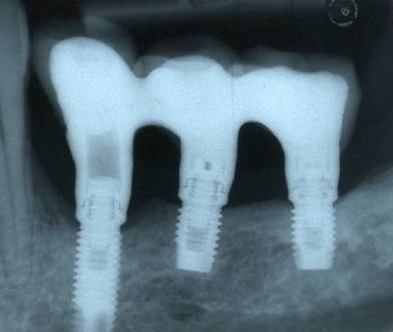
Struttura in Titanio CAD CAM Toronto Bridge superiore
Attualmente questa struttura è costruita mediante Sistema CAD CAM ovvero viene prodotta in speciali centri di fresaggio del Titanio con macchine ad altissima precisione. In effetti a questa struttura è richiesta un assoluta precisione nel contatto con gli abutment ai quali dovrà essere poi avvitata.Il punto essenziale nel rapporto tra la parte meccanica del Toronto Bridge e gli abutment che la separano dagli impianti risiede nella necessità di un contatto contemporaneo tra la struttura stessa e tutti gli abutment sui quali questa è costruita. Qualsiasi imprecisione si tradurrebbe in un carico meccanico scorretto e spesso eccessivo su uno o più degli impianti sottostanti. Il quarto appuntamento prevede la consegna del manufatto completo dei denti.
Spesso si è discusso sulla natura dei denti che devono essere applicati alla struttura. La modalità classica di trattamento prevede la costruzione di Toronto Bridge con denti in resina. L’utilizzo della ceramica deve essere evitato nella costruzione di arcate complete come nel caso appunto dell’edentulia completa. La necessità di accomodamenti relative ai contatti con l’arcata antagonista richiede un materiale che si lasci plasmare come la resina mentre la ceramica essendo troppo dura non lo consentirebbe dando origine ad una distribuzione delle forze masticatorie non controllata. Un aspetto importante è costituito dal fatto che venga mantenuto uno spazio tra Toronto Bridge e gengiva sottostante sufficiente al passaggio dei dispositivi di igiene orali dei quali il protagonista è senza dubbio lo scovolino interdentale che verrà scelto nella misura adeguata settore per settore.
Bibliografia edentulia completa
1)Marcus SE, et al. Tooth retention and tooth loss in the permanent dentition of adults: United States, 1988-1991. J Dent Res 1996;75 Spec No:684-95.
2)Douglass et al. J Prosthet Dent 2002; 87:5-8 Will there be a need for complete dentures in the United States in 2020?
3)Blomberg S. Lindiquist L.W. Psychological reactions to edentulousness and treatment with jawbone-anchored bridges
Acta Psychiatr. Scand. 1983:68;251-262
4)Carlsson GE. Clinical morbidity and sequelae of treatment with complete dentures.
J Prosthet Dent. 1998 Jan;79(1):17-23.
5)Trulsson U. et al. Edentulousness and oral rehabilitation:experiences from the patients’ perspective Eur J Oral Sci 2002;110:417-424
6)Paulo Malò et all Clin impl dental relat reser17 Suppl 2, e531-41 Oct 2015 All-on-4® Treatment Concept for the Rehabilitation of the Completely Edentulous Mandible: A 7-Year Clinical and 5-Year Radiographic Retrospective Case Series With Risk Assessment for Implant Failure and Marginal Bone Level.
7) PI Branemark, B Svensson, D. Van Steeberghe Clin Oral Implant Res 1995 Dec 6,(4) 427 -31Ten-year survival rates of fixed prostheses on four or six implants ad modum Brånemark in full edentulism
8)Sunil Kumar Mishra, Bruno Ramos Chrcanovic, Ramesh Chowdhary, Per Ingvar Branemark J Prosthodont 2016 Apr;25(3):185-95.Osseoperception in Dental Implants: A Systematic Review
9)Engfors I, Örtorp A, Jemt T Clin Impl Dent Rel Res 2004;6:190-198 Fixed implant-supported prostheses in elderly patients: A 5-year retrospective study of 133 edentulous patients older than 79 years
10)Sendyk DJ, J Oral Rehabil 2017 Mar;44(3) Dental implant loss in older versus younger patients: a systematic review and meta-analysis of prospective studies.
11)Friberg B et al. Clin Impl Dent Rel Res 2001; 3: 50-56 Brånemark Implants and Osteoporosis: A clinical exploratory study
12)Bruno Ramos Chrcanovic , Tomas Albrektsson , Ann Wennerberg J Dent 2015 May;43(5):487-98.Smoking and dental implants: A systematic review and meta-analysis
13)Analia Veitz-Keenan Evid Based Dent 2016 Mar;17(1):6-7.Marginal bone loss and dental implant failure may be increased in smokers
14)James R Keenan1, Analia Veitz-Keenan Evid Based Dent 2016 Mar;17(1):4-5. The impact of smoking on failure rates, postoperative infection and marginal bone loss of dental implants
15)Esposito M, Worthington HV, Coulthard The Cochrane Library 2006 Issue 2 Interventions for replacing missing teeth: different times for loading dental implants
16)Esposito M, Grusovin MG, Willings M, Coulthard P, Worthingt
The Cochrane Library 2007 Issue 4on HV. Interventions for replacing missing teeth: different times for loading dental implants”
17)Esposito M., Grusovin MG,Achille H, Coulthsd P, Worthington HV. Cochrane Database 2009 Jan 21)Interventions for replacing missing teeth: different times for loading dental implants.
18)Esposito M., Grusovin MG,Achille H, Coulthsd P, Worthington HV. Cochrane Database 2013 Mar 28;3:10. Interventions for replacing missing teeth: different times for loading dental implants
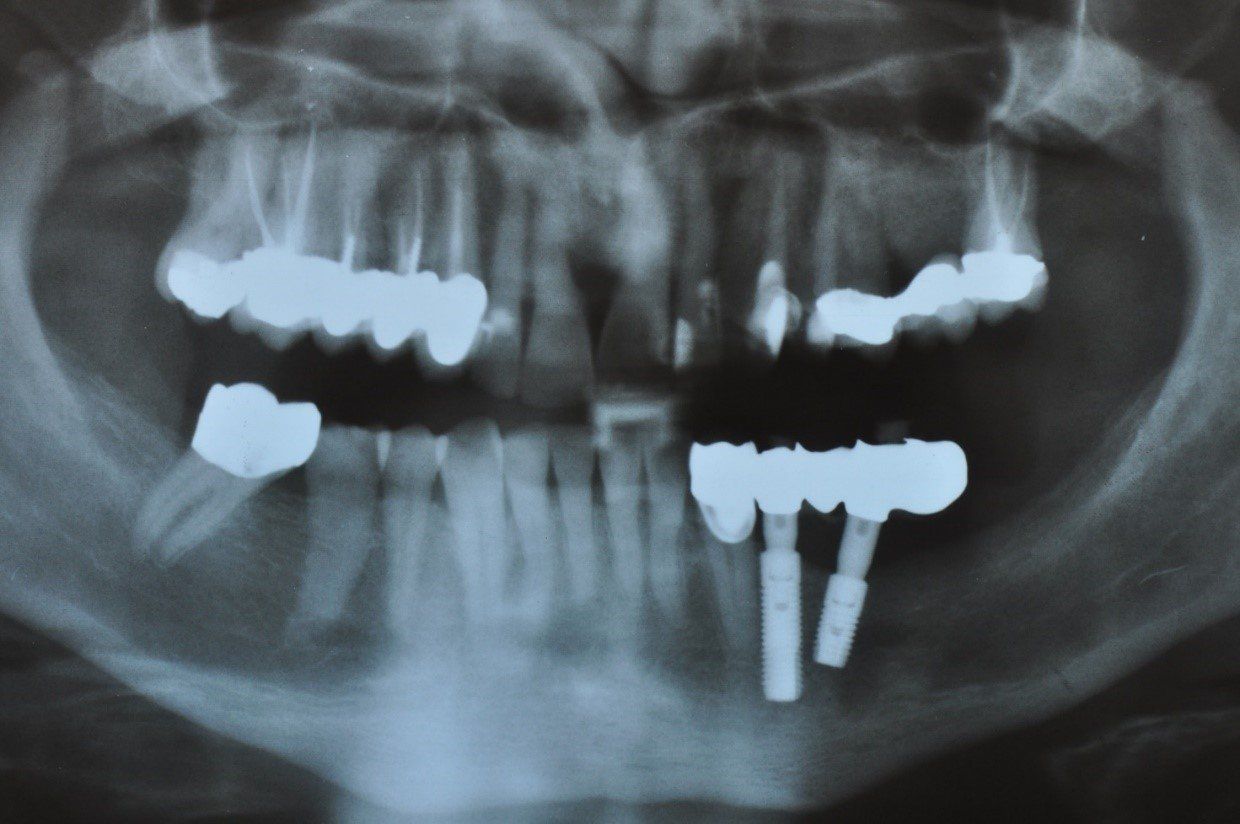
Edentulia latero parziale superiore
durante l'intervento
Durante l'intervento una “panoramica” non consente di valutare a pieno la forma della mandibola ben visibile invece da un esame tridimensionale che ne rivela la forma concava all’interno
durante l'intervento
durante l'intervento
Immagini relative al mascellare superiore che rivelano sia la forma e l’entità dei volumi ossei residui sia l’areazione del seno mascellare
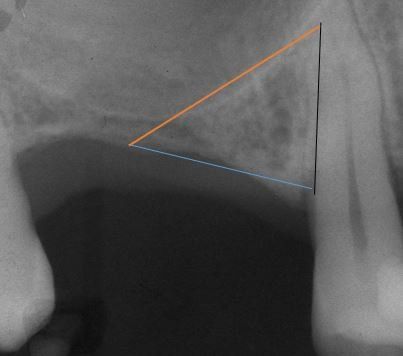
Un attento esame ed un seguente attento utilizzo chirurgico di questo seppur esiguo volume osseo residuo, possono consentire l’inserimento di due impianti che risolvono l’edentulia latero parziale superiore con l’applicazione successiva di tre elementi dentali. Infatti deve essere sottolineato che se il canino è presente in arcata due impianti sono sufficienti per sostenere i tre elementi protesici necessari al ripristino dei due premolari ed il primo molare necessari. Sono innumerevoli i pazienti trattati con successo presso questo studio nel corso degli ultimi trent’anni con questa tecnica ed i cui risultati sono stati pubblicati in un articolo del 2009.(3)
Una serie di casi di edentulia latero parziale superiore risolti medianti l’utilizzo del Triangolo Retrocanino
Dopo sei mesi dall’innesto vengono inseriti gli impianti e dopo ulteriori sei mesi vengono applicati i denti in ceramica.
Edentulia latero parziale inferiore
Bibliografia edentulia latero parziale
1)Kowar J.,Eriksson A., Jemt T., Clin Impl Dent and Rel Res,
Fixed Implant-Supported Prostheses in Elderly Patients:
A 5-Year Retrospective Comparison between Partially and Completely Edentulous Patients Aged 80 Years or Older at Implant Surgery
2)Kassolis JDK Bone 2010 Jul;47(1):127-30.
Histopathologic findings in bone from edentulous alveolar ridges: a role in osteonecrosis of the jaws?
3)Balleri P, Ferrari M, Veltri M. Clin Implant Dent Relat Res. 2009
One-Year Outcome of Implants Strategically Placed in the Retrocanine Bone Triangle.
4)Boyne PJ, James RAGrafting of the maxillary sinus floor with autogenous marrow and bone. J Oral Surg. 1980 Aug;38(8):613-6.
5)Tatum H Jr. Maxillary and sinus implant reconstructions.
Dent Clin North Am.1986 Apr;30(2):207-29.
6)Kent JN, Block MS Simultaneous maxillary sinus floor bone grafting and placement of hydroxylapatite-coated implants. J Oral Maxillofac Surg.1989 Mar;47(3):238-42. Wood RM Moore DL Grafting of the maxillary sinus with intraorally harvested autogenous bone prior to implant placement. Int J Oral Maxillofac Implants 1988 ;3(3):209-14)
7)Misch C.M. Use of the mandibular ramus as a donor site for the onlay bone grafting J Oral Implatol 2000; 26 (1): 42-9
8)Clavero J, Lundgren S. Ramus of Chin Grafts for Maxillary Sinus Inlay and Local Onlay Augmentation: Comparison of Donor Site Morbidity and Complication Clinical Implant Dentistry and Related Research vol. 5 n° 3 2003)
9)Stefan Lundgren ,Sten Andersson, Lars Sennerby
Clin Implant Dent Relat Res. 2003;5(2):78-81. Spontaneous bone formation in the maxillary sinus after removal of a cyst: coincidence or consequence?
10)Stefan Lundgren , Sten Andersson, Federico Gualini, Lars Sennerby Implant Dent Relat Res. 2004;6(3):165-73.Bone reformation with sinus membrane elevation: a new surgical technique for maxillary sinus floor augmentation
11)Stefan Lundgren, Giovanni Cricchio, Vinicius C Palma, Luiz A Salata, Lars Sennerby
Periodontol 2000 , 2008;47:193-205.Sinus membrane elevation and simultaneous insertion of dental implants: a new surgical technique in maxillary sinus floor augmentation
12)Aditi Rawat , Himanshu Thukral , Anson Jose Ann Maxillofac Surg . Jan-Jun 2019;9(1):96-102. Indirect Sinus Floor Elevation Technique with Simultaneous Implant Placement without Using Bone Grafts
13)Stefan Lundgren, Mats Sjöström, Elisabeth Nyström, Lars Sennerby Periodontol 2000 . 2008;47:143-61.Strategies in reconstruction of the atrophic maxilla with autogenous bone grafts and endosseous implants
14)Balleri P, Veltri M, Nuti N, Ferrari M,. Clin Implant Dent Relat Res. 2010 Dec 22
Implant placement in combination with sinus membrane elevation without biomaterials: A one-year study on 15 patients.
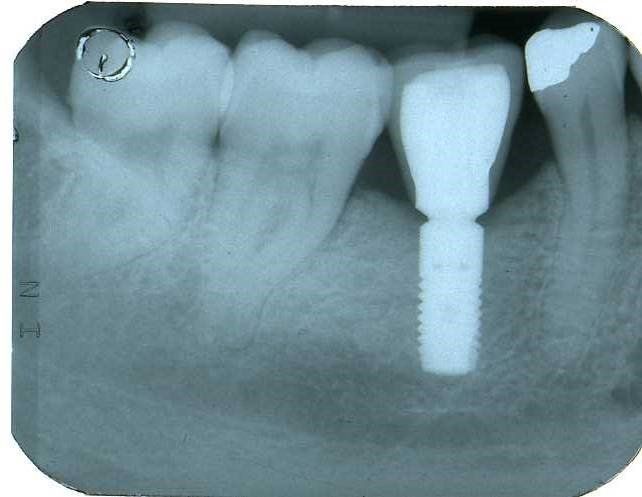
Monoedentulia
La MONOEDENTULIA, ovvero la sostituzione con un impianto di un solo dente
La perdita di un solo dente e la necessità di un suo ripristino costituisce un evento estremamente frequente. Non esistono nella enorme letteratura scientifica su questo argomento, dati che ci informino sull’entità numerica di questo evento clinico.
Nella pratica clinica emerge in maniera consolidata quanto segue:
A) la grande prevalenza che la perdita di un solo dente ha nella giovane età, almeno entro i cinquant’anni.
B) il grande impatto sui valori estetici in quanto si verifica con grande frequenza a carico dei premolari ed incisivi centrali e laterali superiori.
C) la causa della perdita di un solo dente è nella maggioranza dei casi il fallimento di un trattamento endodontico, ovvero di una devitalizzazione che come accade frequentemente, si complica con la frattura del dente devitalizzato. Spesso consegue ad un trauma dentale che ha determinato la perdita immediata o tardiva di un dente del settore incisale. Può conseguire inoltre ad una mancata formazione, l’agenesia, che colpisce spesso gli incisivi laterali superiori.
D) la perdita di un singolo molare, che con enorme frequenza è causata da una frattura verticale di un dente devitalizzato, assume dignità autonoma. In questo caso si parla infatti di perdita del “molare” da distinguersi in molare superiore ed inferiore in quanto pongono diverse e spesso non semplici modalità di trattamento.
E) la necessità di valutare attentamente le caratteristiche della sede da trattare relativamente al volume osseo disponibile per l’impianto ed alla presenza o meno di infezioni ossee in essa od a carico dei denti vicini.
F) molto spesso il trattamento della monoedentulia con modalità implantare richiede un approccio interdisciplinare con competenze specialistiche di tipo non solo chirurgico ma anche conservativo-endodontico, parodontale, protesico,ortodontico.
Per tutti questi motivi la perdita di un solo dente rappresenta sempre una sfida per l’operatore e crea ovviamente nel paziente delle attese di risultato molto elevate. La scelta ideale per il ripristino della funzione estetica e funzionale che consegue alla perdita di un solo dente, sia esso un incisivo od un molare, è certamente rappresentata da un impianto endosseo il quale consente di evitare il costo biologico del coinvolgimento e della preparazione dei denti vicini per costruire un ponte protesico secondo i dettami dell’odontoiatria classica. Tuttavia in alcune situazioni particolari il terapeuta può decidere in questo senso quando le condizioni di trattamento mediante un impianto si rivelino troppo complesse e soprattutto poco predicibili.
Esposito ci ha consegnato nel 1998 (1) a seguito di indagini metanalitiche la percentuale attesa di fallimento nel caso di un singolo impianto
781 Standard Brånemark Impianti inseriti
19 Impianti Falliti Implant Failures
2.4% Fallimenti
E’ evidente che una percentuale di fallimenti del 2,4% è indice di un trattamento molto affidabile e predicibile, almeno in termini funzionali.
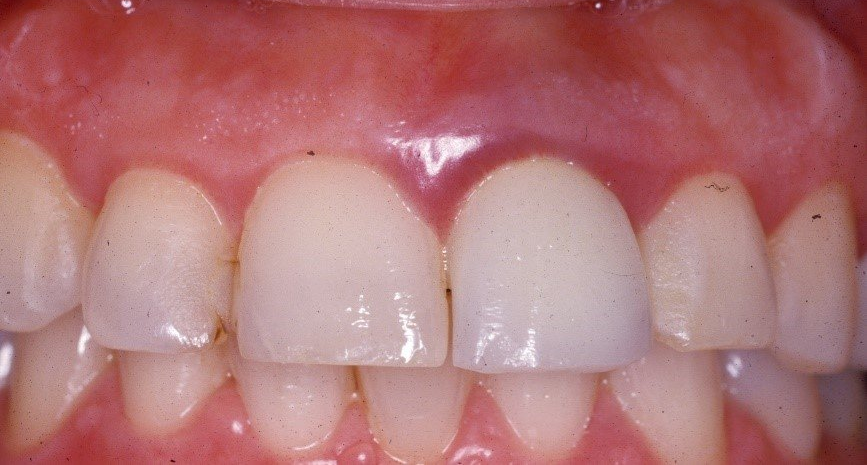
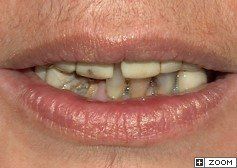
Nel 1994 una paziente di 28 anni subì la frattura dell’incisivo centrale superiore sinistro precedentemente trattato endodonticamente
Un caso analogo al precedente.
Una giovane signora di ventotto anni subisce nel 1996 la frattura dell’incisivo centrale superiore destro
in precedenza trattato endodonticamente
La bambina nell’incidente subì l’avulsione traumatica dell’incisivo centrale superiore sinistro, condizione classificabile come Quinta Classe di Ellis nell’ambito dei traumi dentali.
Nonostante la piccola paziente giungesse alla nostra attenzione dopo due giorni venne comunque programmato un immediato reimpianto del dente nel suo alveolo dopo averlo ovviamente decontaminato e aver proceduto alla rimozione del contenuto pulpare ormai necrotico e sigillatura dello spazio endodontico con Guttapercha
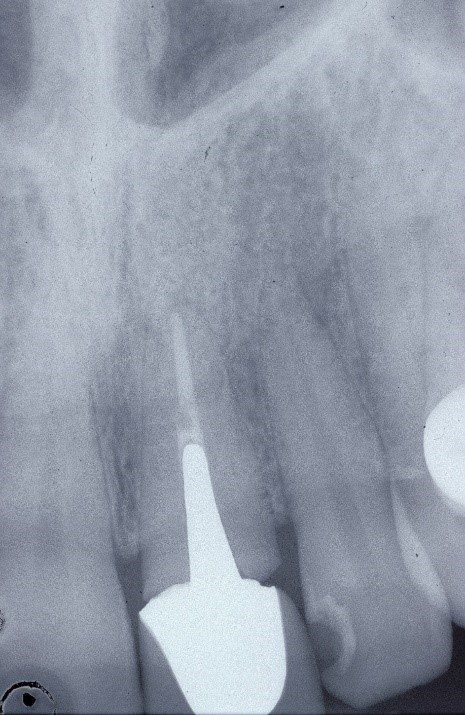
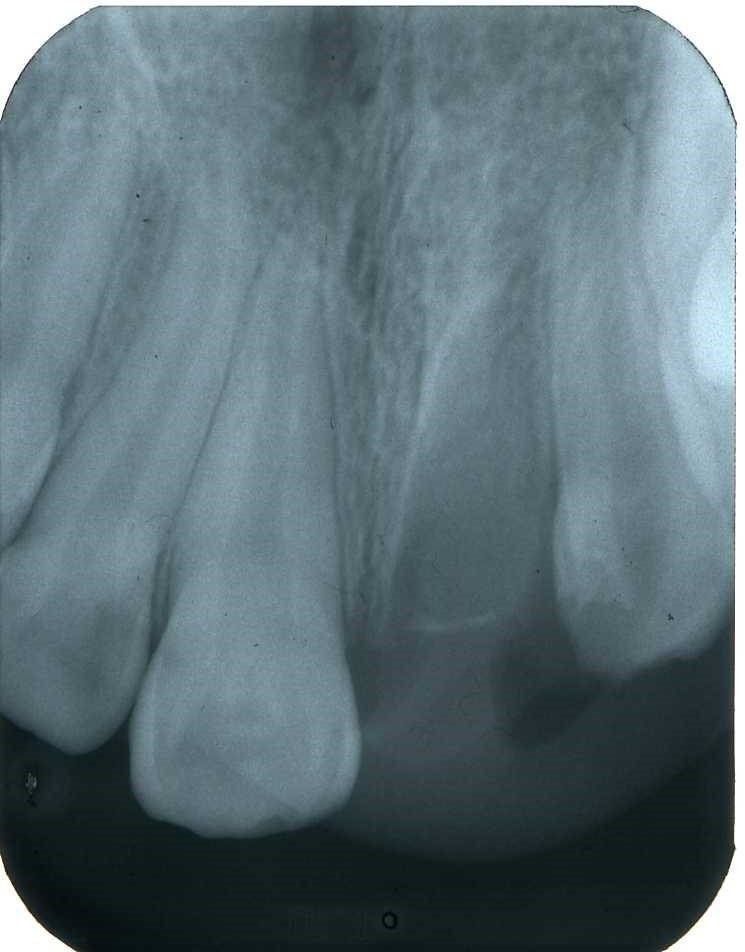
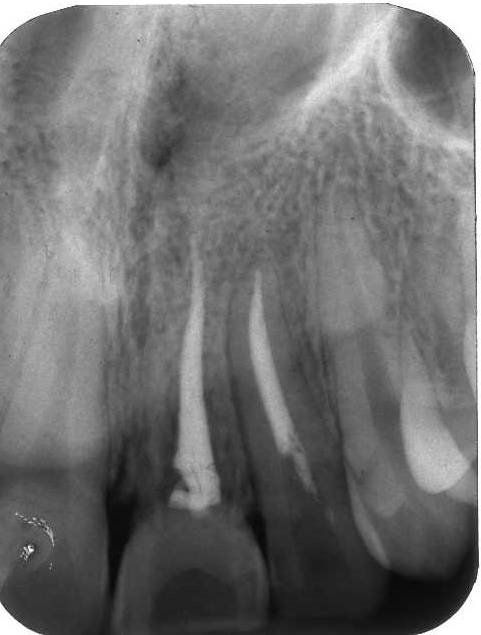
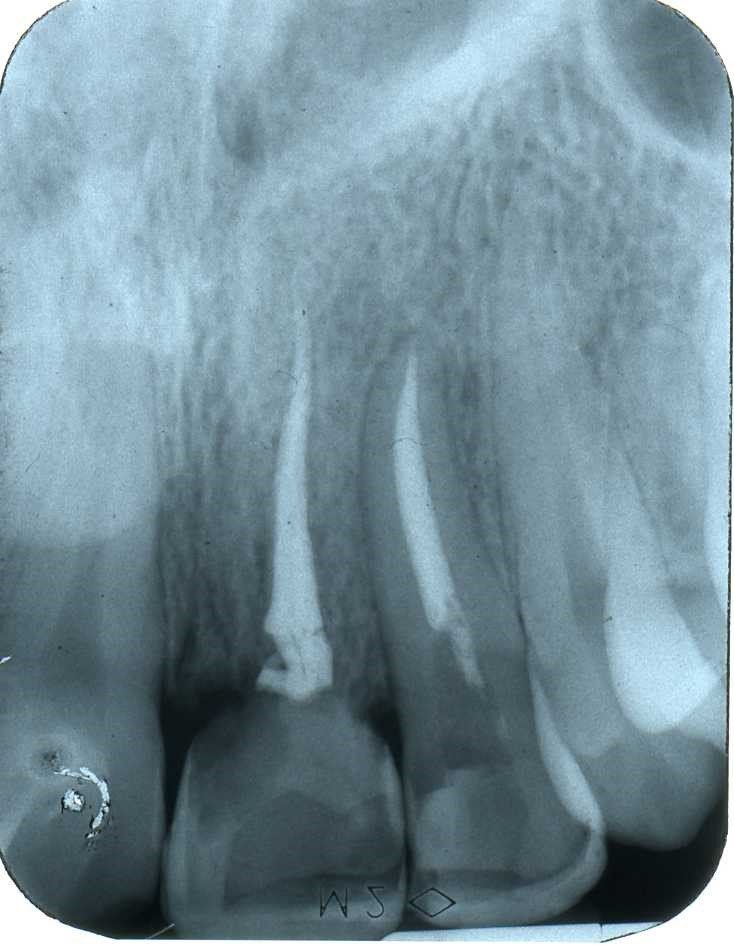
Radiograficamente è visibile il trattamento endodontico dell’incisivo laterale sinistro coinvolto anch’esso nel trauma. Sono visibili inoltre i dispositivi ortodontici necessari pe la sua estrusione al fine di recuperare l’ampiezza biologica, ovvero al fine di mantenere tre millimetri di tessuto dentale sano oltre il margine gengivale
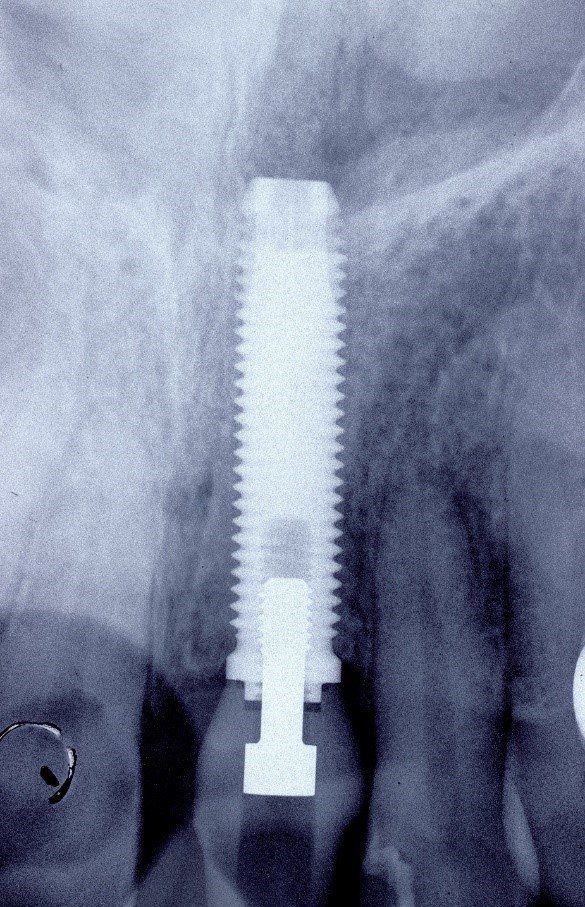
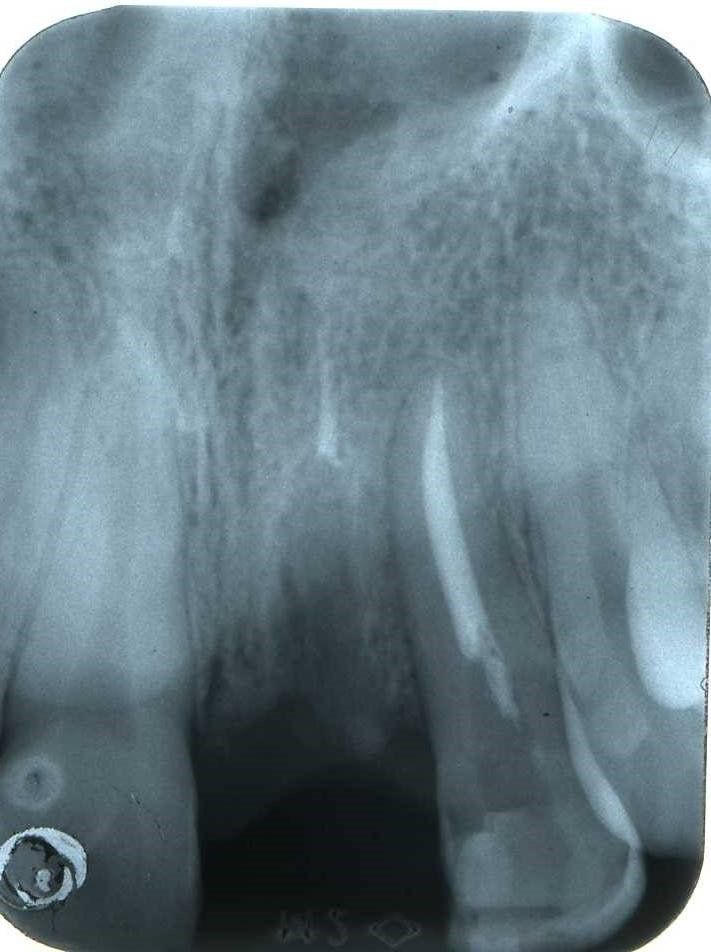
Immagini radiografiche successive è possibile seguire negli anni l’evoluzione del dente reimpiantato. Nel corso degli la radice dell’incisivo centrale è andata in contro ad un progressivo riassorbimento per un atteso fenomeno di anchilosi.
L’anchilosi è un processo biologico infiammatorio che si verifica una volta che le fibre del legamento parodontale sono andate in necrosi e la superficie del cemento che ricompre la radice viene in contatto diretto con l’osso alveolare. In questa circostanza si attiva nei macrofagi una differenziazione in senso osteoclastico e dentino clastico che in pochi anni, talvolta in pochi mesi, porta al completo riassorbimento della radice e quindi alla sua scomparsa
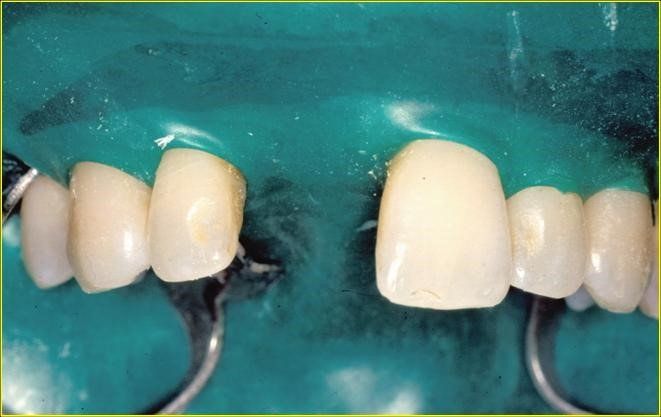
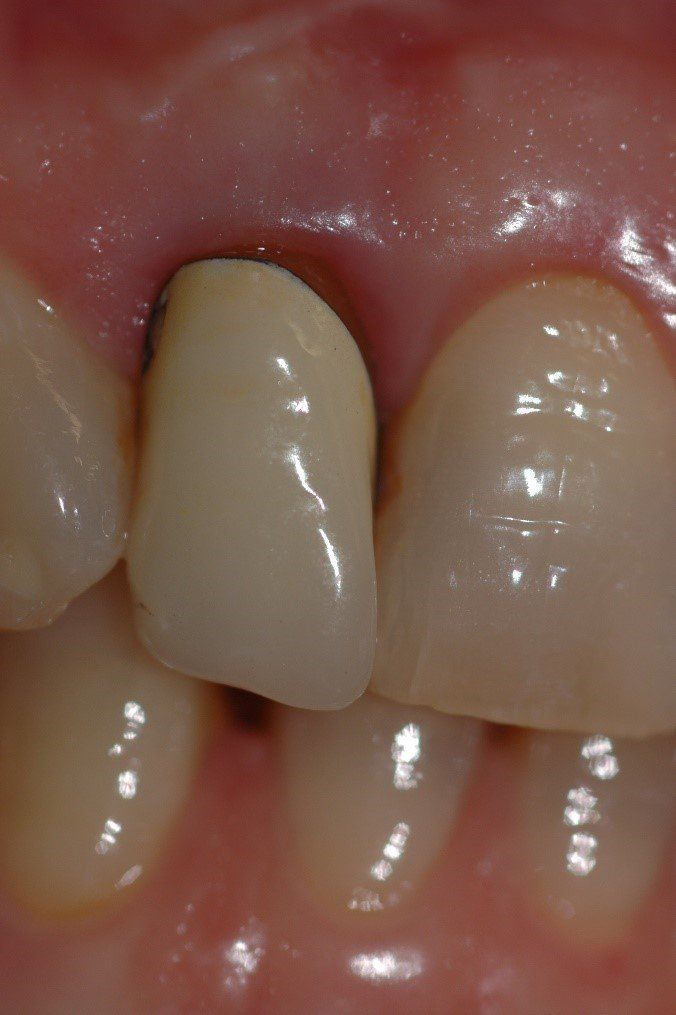
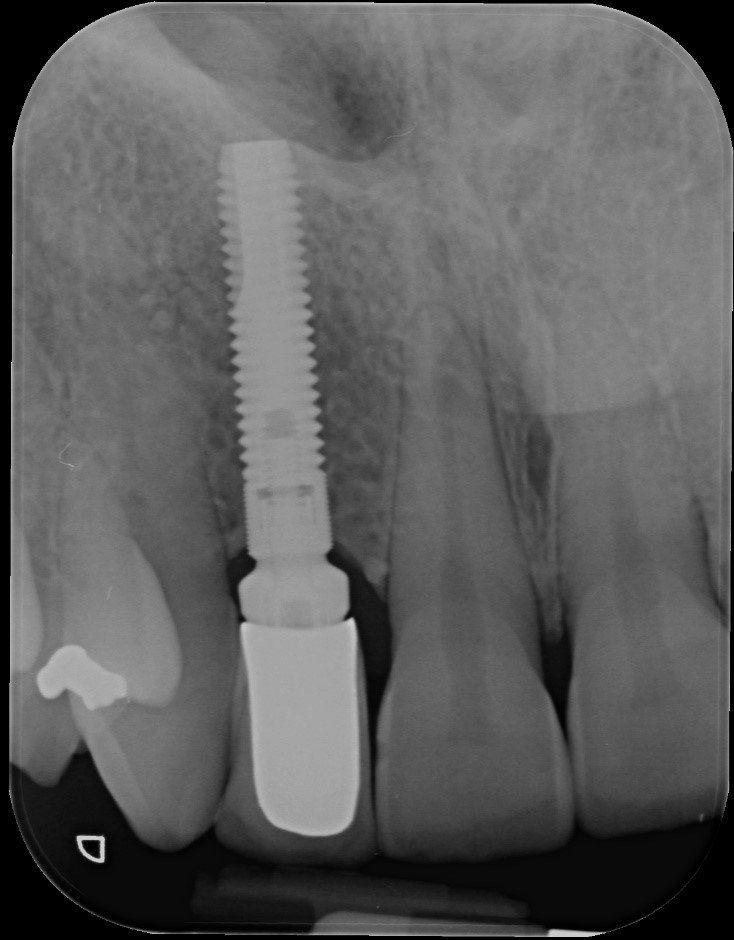
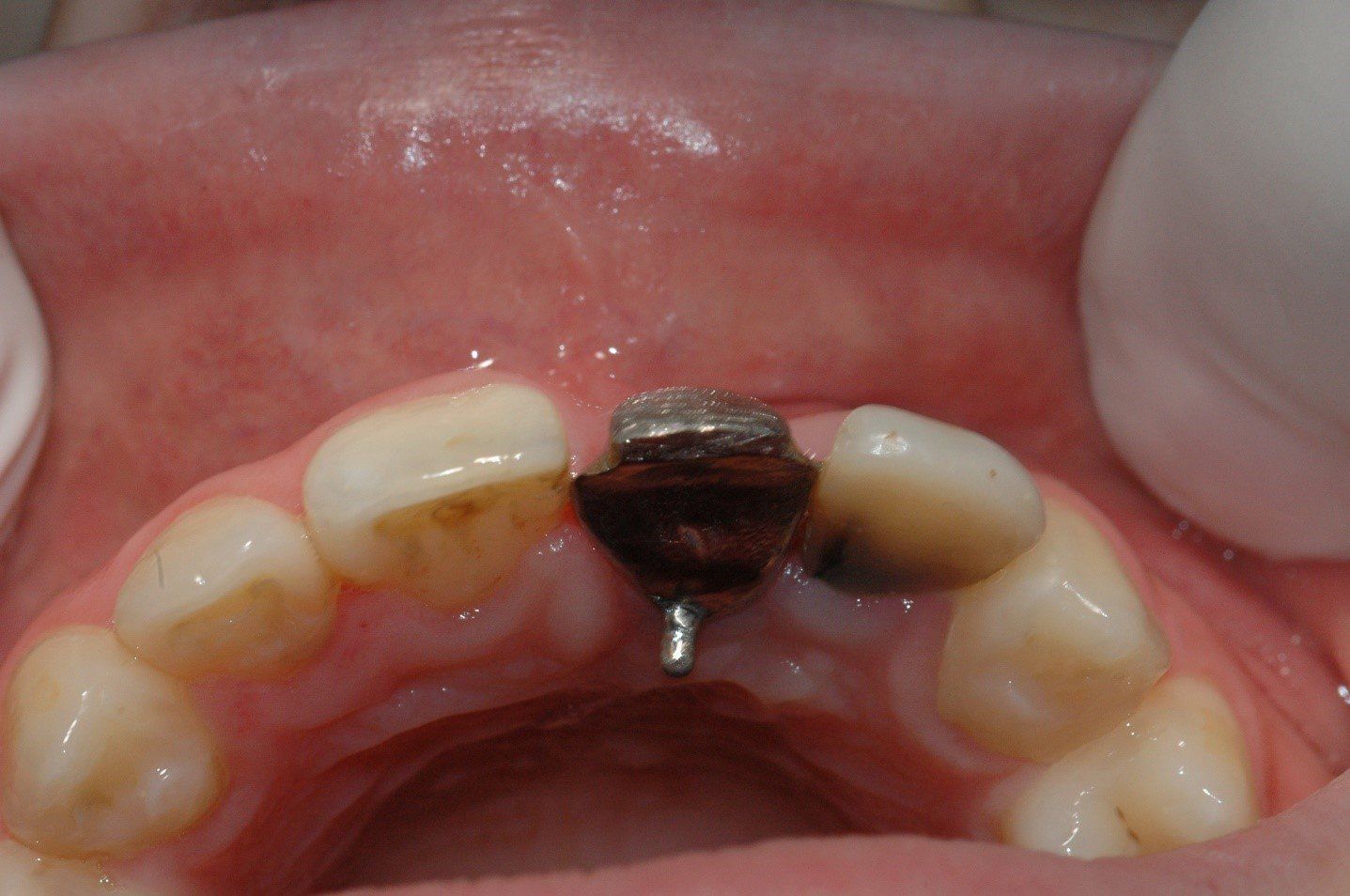
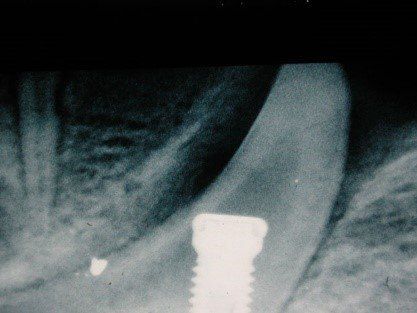
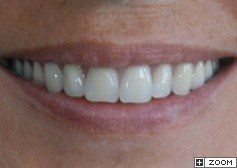
Visione clinica del Maryland bridge cementato con tecnica adesiva ed immagine tomografica tridimensionale per valutare lo spessore bucco palatale utile all’inserimento dell’impianto che fu valutato come sufficiente benchè esiguo. A tal proposito deve essere sottolineato che la letteratura consiglia, quando è disponibile un volume di osso residuo utile all’inserimento di un impianto, di evitare tecniche di innesto osseo in quanto un aumento dei volumi ossei non migliora la prognosi estetica (3)
Sono necessarie relativamente a questo caso alcune considerazioni. In primo luogo la decisione di procedere comunque al reimpianto del dente avulso nonostante fossero trascorsi due giorni e fosse pertanto certa la necrosi delle fibre parodontali, è stata premiante in quanto i fenomeni di anchilosi si sono affermati nel corso di circa dieci anni il che ha permesso alla paziente di raggiungere la maturità scheletrica e quindi di poter ricevere un trattamento implanto protesico.
Se infatti come abbiamo visto nella sezione dedicata all’edentulia completa non esiste un limite temporale in alto in quanto possiamo trattare con impianti anche pazienti di ottanta e più anni esiste un limite temporale “in basso” ovvero non possiamo eseguire impianti in pazienti che non abbiano raggiunto la maturità dello sviluppo scheletrico. In termini generali possiamo dire che per le femmine il limite oscilla intorno ai diciotto anni mentre per i maschi è spostato in avanti di due anni. Se viene praticato un impianto prima di questo evento si rischia che rimanga in posizione infraocclusa , ovvero più in alto o più in basso rispetto alla posizione dei denti permanenti. Questo accade perché l’impianto non segue la crescita ossea in senso tridimensionale del mascellare rimanendo nella sede di inserimento.
Nelle immagini sottostanti risulta evidente che l’impianto non segue la crescita scheletrica residua e rimane in posizione arretrata rispetto ai denti che si allontanano
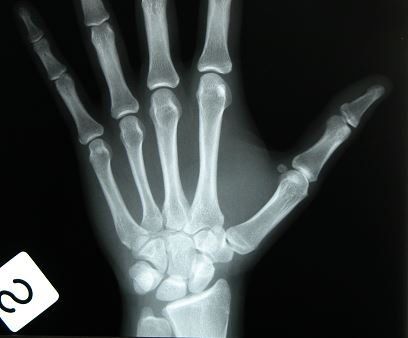
Pertanto è necessario qualora si debbano trattare pazienti giovani come nel caso dei post traumatici, avere la certezza dell’avvenuta maturità chiedendo ad un centro di radiologia di verificare attraverso la maturazione dei nuclei di ossificazione del carpo, ovvero del polso della mano, se questa è effettivamente avvenuta o meno. In caso di risposta positiva si può procedere all’intervento inserendo l’impianto altrimenti è necessario attendere ancora.